Terapia Fotodinámica

Información General
La terapia fotodinámica es un procedimiento terapéutico que se utiliza en medicina, principalmente en dermatología, para el tratamiento de varias enfermedades de la piel, sobre todo cáncer de piel (carcinoma basocelular y carcinoma espinocelular), también en la enfermedad de Bowen, acné, rosácea, liqueny para tratamientos estéticos de fotorejuvenecimiento.
La técnica se basa en la administración de un agente fotosensibilizante y en la posterior estimulación de la zona a tratar mediante luz de la longitud de onda adecuada. Ello induce la formación de radicales libres y la destrucción de las células malignas. La selectividad del tratamiento se basa en la mayor capacidad que tienen las células tumorales para concentrar la sustancia fotosensibilizante si se compara con las células sanas. Por otra parte la aplicación de la estimulación luminosa provoca la muerte de las bacterias, debido a que produce formas reactivas de oxígeno causadas por la estimulación de la luz sobre los agentes fotosensibilizantes.
La terapia fotodinámica (TFD) es una modalidad terapéutica clínicamente reconocida y es una de las primeras combinaciones de droga-instrumento aprobadas por la «Food and Drug Administration (FDA)» hace casi dos décadas. La TFD está basada en los principios de la fotoquímica e involucra la aplicación de un compuesto fotosensibilizante que es activado por una fuente de luz iniciando una reacción fotoquímica.
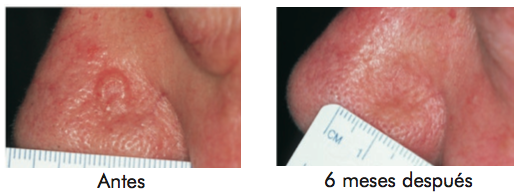
Las indicaciones de la terapia fotodinámica son específicas y propias a cada una de las diversas áreas de la medicina. Hoy por hoy son varias las especialidades médicas que utilizan la TFD en su arsenal terapéutico, pero es sobre todo en la dermatología donde encontramos más aplicaciones de esta técnica, específica- mente en el tratamiento de lesiones pre malignas y malignas como queratosis actínicas y carcinoma Basocelular nodular y superficial, así como enfermedad de Bowen, resultando una opción terapéutica con tasas equivalentes a las obtenidas con terapias convencionales, pero con resultados cosméticos superiores.
La principal limitación de esta terapia es garantizar la presencia de la luz, oxígeno y fotosensibilizador en cantidades suficientes en el tejido blanco. Si uno de estos componentes no está presente en el tejido, no hay efecto fotodinámico.
La TFD se considera una modalidad terapéutica mínimamente invasiva y altamente selectiva, pues los fotosensibilizadores utilizados tienen la propiedad de acumularse preferencialmente en las células neoplásicas, llevando a la destruc- ción sólo del tejido tumoral y preservando el tejido sano adyacente.
La fuente de luz utilizada para la TDF debe ser de longitud de onda (color) adecua- da al fotosensibilizador utilizado y que presente buena penetración en el tejido-blanco.
Reacciones Esperadas
1. DOLOR: Es una sensación desagradable que varía de un individuo a otro, ya que la referencia del dolor fisiológico se interpreta por cada paciente de forma diferente. El dolor se presenta principalmente durante la irradiación, pero puede experimentarse en otras etapas del proceso, como en la aplicación del medica- mento o en el raspado de la lesión.
La mayoría de los pacientes pueden experimentar algunas molestias como ardor o quemazón y éstas pueden evaluarse por las diferentes escalas del dolor (Escala Visual Analógica-EVA, que varía de 1 a 10; Escala Numérica; Escala Cualitativa; Escala de Faces). Es importante aclarar que esta sensación, cuando se presenta, es referida por los pacientes en los primeros minutos de la irradiación, mejorando de manera importante en los minutos posteriores. En la literatura se mencionan diversas causas del dolor. Determinados lugares en donde se está aplicando la TFD, pueden presentar mayor o menor sensibilidad al dolor. La cara y los genitales presentan mayor sensibilidad al dolor. El tamaño de la lesión también es factor determinante para una mayor o menor sensación dolorosa. La iluminación con intensidad mayor a 150 mW/cm2 también se ha reportado entre los factores que agravan la sensación dolorosa, entre otros.
Cómo proceder:
– Suspensión de la irradiación por pocos minutos
– Después de la suspensión de la irradiación, uso de gasa o algodón embebido en suero fisiológico frío (temperatura de 10° C);
– Uso de bloqueos anestésicos sin vasoconstrictores;
– Elementos ambientales, tales como aire acondicionado frío.
2. ERITEMA Y EDEMA: Estas dos condiciones son procesos esperados después de la TFD, resultado del daño al tejido tratado, y pueden estar asociadas al dolor intenso.
Cómo proceder:
– Uso de analgésicos y antiinflamatorios.
3. INFECCIONES: Es una complicación no muy frecuente, pero se deber consider- ar en pacientes con edema, eritema y dolor progresivo y sin resolución del proceso inflamatorio normal de la piel tratada con TFD.
Cómo proceder:
– Tratamiento con antibiótico tópico y oral.
4. DERMATITIS: Se presenta en pocas ocasiones y es más frecuente en pacientes con antecedentes de procesos atópicos en la piel. Puede presentar alergia a los principios activos ácido 5 aminolevulinico (ALA) o ácido 5 aminolevulinato de metilo ALA-Me o a los excipientes.
Cómo proceder:
– Limpieza total de la piel expuesta;
– Uso de antihistamínicos y corticoesteróides.
5. ALTERACIONES EN LA PIGMENTACIÓN: La hiperpigmentación de la piel tratada con TFD se presenta con mayor frecuencia en pacientes clasificados como fototipos de la piel de I a III.
Cómo proceder:
– La hiperpigmentación es reversible y puede durar pocos meses para desapare- cer, sin tratamiento medicamentoso.
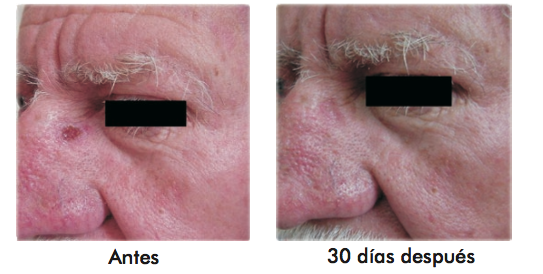
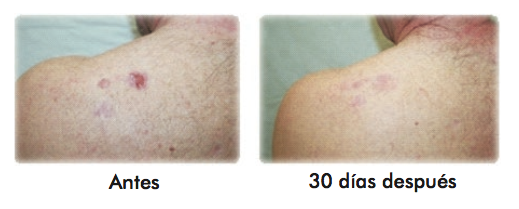
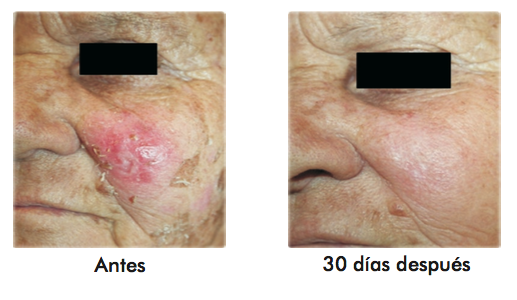
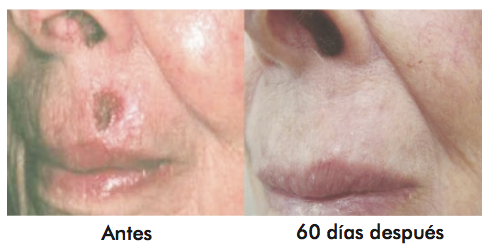
Resultados